ลิ่มเลือดอุดตันในหลอดเลือดดำลึก

ลิ่มเลือดอุดตันในหลอดเลือดดำส่วนลึก (DVT) เป็นภาวะที่เกิดขึ้นเมื่อลิ่มเลือดก่อตัวในหลอดเลือดดำส่วนลึกภายในส่วนต่างๆ ของร่างกาย ส่วนใหญ่จะส่งผลต่อเส้นเลือดใหญ่ที่ขาส่วนล่างและต้นขา แต่อาจเกิดขึ้นได้ในเส้นเลือดดำส่วนลึกอื่นๆ เช่น ที่แขนและกระดูกเชิงกราน
DVT พบได้บ่อยในผู้ใหญ่ที่มีอายุเกิน 60 ปี แต่สามารถเกิดขึ้นได้ทุกเพศทุกวัย เมื่อลิ่มเลือดแตกออกและเคลื่อนผ่านกระแสเลือด เรียกว่าเส้นเลือดอุดตัน เส้นเลือดอุดตันอาจติดอยู่ในหลอดเลือดในสมอง ปอด หัวใจ หรือบริเวณอื่นๆ ทำให้เกิดความเสียหายรุนแรงได้
ลิ่มเลือดอาจเกิดขึ้นเมื่อมีบางสิ่งช้าลงหรือเปลี่ยนแปลงการไหลเวียนของเลือดในเส้นเลือด ปัจจัยเสี่ยง ได้แก่:
- สายสวนเครื่องกระตุ้นหัวใจที่ผ่านหลอดเลือดดำที่ขาหนีบ
- นอนพักหรือนั่งในท่าเดียวนานเกินไป เช่น การเดินทางโดยเครื่องบิน
- ประวัติครอบครัวเป็นลิ่มเลือด
- กระดูกเชิงกรานหรือขาหัก
- ให้กำเนิดภายใน 6 เดือนที่ผ่านมา
- การตั้งครรภ์
- โรคอ้วน
- การผ่าตัดล่าสุด (โดยทั่วไปมักเป็นการผ่าตัดสะโพก เข่า หรือกระดูกเชิงกรานหญิง)
- ไขกระดูกสร้างเซลล์เม็ดเลือดมากเกินไป ทำให้เลือดข้นกว่าปกติ (polycythemia vera)
- มีสายสวน (ระยะยาว) อยู่ในเส้นเลือด
เลือดมีแนวโน้มที่จะจับตัวเป็นลิ่มในผู้ที่มีปัญหาหรือความผิดปกติบางอย่าง เช่น:
- โรคมะเร็ง
- ความผิดปกติของภูมิต้านทานผิดปกติบางอย่างเช่น lupus
- บุหรี่
- ภาวะที่ทำให้มีโอกาสเกิดลิ่มเลือดมากขึ้น
- การกินเอสโตรเจนหรือยาคุมกำเนิด (ความเสี่ยงนี้จะยิ่งสูงขึ้นหากสูบบุหรี่)
การนั่งเป็นเวลานานขณะเดินทางอาจเพิ่มความเสี่ยงต่อ DVT เป็นไปได้มากที่สุดเมื่อคุณมีปัจจัยเสี่ยงอย่างน้อยหนึ่งปัจจัยตามรายการข้างต้น
DVT มีผลต่อเส้นเลือดใหญ่ที่ขาส่วนล่างและต้นขา ส่วนใหญ่มักอยู่ที่ด้านใดด้านหนึ่งของร่างกาย ลิ่มเลือดสามารถปิดกั้นการไหลเวียนของเลือดและทำให้:
- การเปลี่ยนแปลงของสีผิว (รอยแดง)
- ปวดขา
- ขาบวม (บวมน้ำ)
- ผิวที่รู้สึกอบอุ่นเมื่อสัมผัส
ผู้ให้บริการดูแลสุขภาพของคุณจะทำการตรวจร่างกาย การตรวจอาจแสดงขาแดง บวม หรือนุ่ม
การทดสอบสองแบบที่มักทำก่อนเพื่อวินิจฉัย DVT คือ:
- การตรวจเลือด D-dimer
- การตรวจอัลตราซาวนด์ Doppler ในพื้นที่กังวล
อาจทำ MRI ในอุ้งเชิงกรานได้หากลิ่มเลือดอยู่ในกระดูกเชิงกราน เช่น หลังการตั้งครรภ์
อาจทำการตรวจเลือดเพื่อตรวจสอบว่าคุณมีโอกาสเกิดการแข็งตัวของเลือดเพิ่มขึ้นหรือไม่ ได้แก่:
- เปิดใช้งานการต้านทานโปรตีน C (ตรวจสอบการกลายพันธุ์ของ Factor V Leiden)
- ระดับ Antithrombin III
- แอนติบอดีต้านฟอสโฟไลปิด
- การนับเม็ดเลือดที่สมบูรณ์ (CBC)
- การทดสอบทางพันธุกรรมเพื่อค้นหาการกลายพันธุ์ที่ทำให้คุณมีแนวโน้มที่จะเกิดลิ่มเลือดมากขึ้น เช่น การกลายพันธุ์ของ prothrombin G20210A
- ยาต้านการแข็งตัวของเลือดลูปัส
- ระดับโปรตีน C และโปรตีน S
ผู้ให้บริการของคุณจะให้ยาเพื่อทำให้เลือดของคุณบาง (เรียกว่าสารกันเลือดแข็ง) วิธีนี้จะช่วยป้องกันไม่ให้เกิดลิ่มเลือดอุดตันหรือของเก่าไม่ให้ใหญ่ขึ้น
เฮปารินมักเป็นยาตัวแรกที่คุณจะได้รับ
- หากให้เฮปารินทางหลอดเลือดดำ (IV) คุณต้องพักรักษาตัวในโรงพยาบาล อย่างไรก็ตาม คนส่วนใหญ่สามารถรักษาได้โดยไม่ต้องพักรักษาตัวในโรงพยาบาล
- เฮปารินที่มีน้ำหนักโมเลกุลต่ำสามารถฉีดเข้าไปใต้ผิวหนังได้วันละครั้งหรือสองครั้ง คุณอาจไม่จำเป็นต้องอยู่ในโรงพยาบาลเป็นเวลานานหรือเลยก็ได้ หากคุณได้รับเฮปารินชนิดนี้
ยาทำให้เลือดบางประเภทหนึ่งเรียกว่าวาร์ฟาริน (Coumadin หรือ Jantoven) อาจเริ่มร่วมกับเฮปาริน วาร์ฟารินถูกกินด้วยปาก ใช้เวลาหลายวันในการทำงานอย่างเต็มที่
ทินเนอร์เลือดอีกกลุ่มหนึ่งทำงานแตกต่างไปจากวาร์ฟาริน ตัวอย่างของยากลุ่มนี้ เรียกว่า direct oral anticoagulants (DOAC) ได้แก่ rivaroxaban (Xarelto), apixaban (Eliquis), dabigatran (Pradax) และ edoxaban (Savaysa) ยาเหล่านี้ทำงานในลักษณะเดียวกันกับเฮปาริน และสามารถใช้แทนเฮปารินได้ทันที ผู้ให้บริการของคุณจะตัดสินใจเลือกยาที่เหมาะกับคุณ
คุณน่าจะกินเลือดทินเนอร์เป็นเวลาอย่างน้อย 3 เดือน บางคนใช้เวลานานขึ้นหรือแม้กระทั่งตลอดชีวิตขึ้นอยู่กับความเสี่ยงในการเป็นก้อนอื่น
เมื่อคุณทานยาทำให้เลือดบางลง คุณมีแนวโน้มที่จะมีเลือดออกมากขึ้น แม้กระทั่งจากกิจกรรมที่คุณทำมาโดยตลอด หากคุณกำลังใช้ทินเนอร์เลือดที่บ้าน:
- ใช้ยาตามที่แพทย์สั่ง
- ถามผู้ให้บริการว่าจะทำอย่างไรถ้าคุณพลาดยา
- รับการตรวจเลือดตามคำแนะนำของผู้ให้บริการของคุณเพื่อให้แน่ใจว่าคุณได้รับปริมาณที่เหมาะสม การทดสอบเหล่านี้มักต้องใช้กับวาร์ฟาริน
- เรียนรู้วิธีการใช้ยาอื่น ๆ และเมื่อกิน
- ค้นหาวิธีสังเกตปัญหาที่เกิดจากยา
ในบางกรณี คุณอาจต้องผ่าตัดแทนหรือเพิ่มเติมยาต้านการแข็งตัวของเลือด การผ่าตัดอาจเกี่ยวข้องกับ:
- วางแผ่นกรองในหลอดเลือดดำที่ใหญ่ที่สุดของร่างกายเพื่อป้องกันไม่ให้ลิ่มเลือดเดินทางไปยังปอด
- การนำลิ่มเลือดขนาดใหญ่ออกจากหลอดเลือดดำหรือฉีดยาป้องกันลิ่มเลือด
ปฏิบัติตามคำแนะนำอื่นๆ ที่คุณได้รับเพื่อรักษา DVT ของคุณ
DVT มักจะหายไปโดยไม่มีปัญหา แต่สภาพสามารถกลับคืนมาได้ อาการอาจเกิดขึ้นทันทีหรือคุณอาจไม่พัฒนาเป็นเวลา 1 ปีหรือมากกว่าหลังจากนั้น การสวมถุงน่องแบบบีบอัดระหว่างและหลัง DVT อาจช่วยป้องกันปัญหานี้ได้
ภาวะแทรกซ้อนของ DVT อาจรวมถึง:
- เส้นเลือดอุดตันที่ปอดที่ร้ายแรง (ลิ่มเลือดที่ต้นขามีแนวโน้มที่จะแตกออกและเดินทางไปยังปอดมากกว่าลิ่มเลือดที่ขาส่วนล่างหรือส่วนอื่น ๆ ของร่างกาย)
- ปวดและบวมอย่างต่อเนื่อง (กลุ่มอาการ post-phlebitic หรือ post-thrombotic)
- เส้นเลือดขอด
- แผลที่ไม่หาย (พบน้อย)
- การเปลี่ยนแปลงของสีผิว
ติดต่อผู้ให้บริการของคุณหากคุณมีอาการของ DVT
ไปที่ห้องฉุกเฉินหรือโทรไปที่หมายเลขฉุกเฉินในพื้นที่ (เช่น 911) หากคุณมี DVT และคุณพัฒนา:
- เจ็บหน้าอก
- ไอเป็นเลือด
- หายใจลำบาก
- เป็นลม
- หมดสติ
- อาการรุนแรงอื่นๆ
เพื่อป้องกัน DVT:
- ขยับขาบ่อยๆ ระหว่างการเดินทางโดยเครื่องบินเป็นเวลานาน ขับรถ และสถานการณ์อื่นๆ ที่คุณนั่งหรือนอนราบเป็นเวลานาน
- ใช้ยาที่ทำให้เลือดบางลงตามที่ผู้ให้บริการของคุณกำหนด
- ห้ามสูบบุหรี่. พูดคุยกับผู้ให้บริการของคุณหากคุณต้องการความช่วยเหลือในการเลิกบุหรี่
ดีวีที; ลิ่มเลือดที่ขา; ลิ่มเลือดอุดตัน; กลุ่มอาการหลังหนาวสั่น; กลุ่มอาการหลังเกิดลิ่มเลือดอุดตัน; หลอดเลือดดำ - DVT
- ลิ่มเลือดอุดตันหลอดเลือดดำลึก - การปลดปล่อย
- การทานวาร์ฟาริน (Coumadin, Jantoven) - สิ่งที่ควรปรึกษาแพทย์
- การทานวาร์ฟาริน (คูมาดิน)
 ลิ่มเลือดอุดตันหลอดเลือดดำลึก - iliofemoral
ลิ่มเลือดอุดตันหลอดเลือดดำลึก - iliofemoral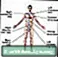 เส้นเลือดดำลึก
เส้นเลือดดำลึก ลิ่มเลือดดำ
ลิ่มเลือดดำ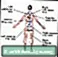 เส้นเลือดดำลึก
เส้นเลือดดำลึก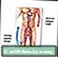 ลิ่มเลือดอุดตัน - ซีรีส์
ลิ่มเลือดอุดตัน - ซีรีส์
Kearon C, Akl EA, Ornelas J และอื่น ๆ การรักษาด้วยยาต้านลิ่มเลือดสำหรับโรค VTE: แนวปฏิบัติของ CHEST และรายงานของผู้เชี่ยวชาญ หน้าอก. 2016;149(2):315-352. PMID: 26867832 pubmed.ncbi.nlm.nih.gov/26867832/
คลีน เจ. เส้นเลือดอุดตันที่ปอดและลิ่มเลือดอุดตันในหลอดเลือดดำส่วนลึก ใน: Walls RM, Hockberger RS, Gausche-Hill M, eds. เวชศาสตร์ฉุกเฉินของโรเซน: แนวคิดและการปฏิบัติทางคลินิก. ฉบับที่ 9 ฟิลาเดลเฟีย: เอลส์เวียร์; 2018:ตอนที่ 78.
Lockhart ME, Umphrey HR, Weber TM, Robbin ML. เรือต่อพ่วง ใน: Rumack CM, Levine D, eds. อัลตราซาวด์วินิจฉัย. ฉบับที่ 5 ฟิลาเดลเฟีย: เอลส์เวียร์; 2018:ตอนที่ 27.
Siegal D, Lim W. ลิ่มเลือดอุดตันหลอดเลือดดำ ใน: Hoffman R, Benz EJ, Silberstein LE, et al, eds. โลหิตวิทยา: หลักการพื้นฐานและการปฏิบัติ. ฉบับที่ 7 ฟิลาเดลเฟีย: เอลส์เวียร์; 2018:ตอนที่ 142

